Güncel Bilimsel Verilerle Yeni Koronavirüs Pandemisi
Bilim ve Aydınlanma Akademisi
Toplum Sağlığı Geliştirme Ve Koruma BA
Biyolojik Hareket ve Evrim BA
20 Mart 2020

Bu raporun yazıldığı günlerde bir pandemiye dönüşen salgında yeni koronavirüs enfeksiyonuna yakalanan insan sayısı 200 bini geçmişti. Bütün dünyada toplumlar dehşet içinde kaldılar, sanki hiç bozulmayacak gibi gelen yaşamları aylar içinde dramatik bir şekilde değişti; sokaklar, eğlence mekânları, havaalanları birden bire boşaldı. Kentlere bir veba sessizliği çöktü. Daha önce idare edilen düzenin zaafları aniden büyüdü ve göze batmaya başladı. Sağlıktaki piyasalaşmanın ve özelleştirmelerin nelere mal olduğu acı bir şekilde fark edildi. Aynı şekilde Türkiye’de rejimin dinselleşmesinin sonuçları; on binlerce insanın salgının başladığı Suudi Arabistan’a umreye gönderilmesiyle veya toplu yerlerde bulunma yasağına rağmen insanların camilere doluşmasıyla toplumsal aklın nasıl bilimden uzaklaştığı ibret verici şekilde ortaya çıktı.
Ayrıca bu dehşetin yakında sonlanacağına ilişkin hiçbir belirti ufukta gözükmüyor. Üstelik pandemi, emperyalist düzende birbirine sıkıca bağlanmış ülkeleri hızla bir iktisadi çöküşe sürüklemeye başladı. İnsanlar hastalığa yakalanma kaygısının yanında işsizlik, açlık kaygısına kapıldılar. Panik hali ile düzenin kökten sorgulanmaya başlaması bir arada gitmeye başladı.
Bilim ve Aydınlanma Akademisi (BAA) Çin’de başlayan salgının hemen başlarında yayınladığı iki raporla (ön rapor ve güncel gelişmeler raporu) halkımıza güvenilir ve bilimsel bilgi verme sorumluluğunu yerine getirmişti. Şimdi bu üçüncü raporla, her türlü spekülasyonun yapıldığı ortamda güvenilir bir referans olma ve güncel bilimsel verileri halkımızla paylaşma görevini yerine getirmeye çalışıyor.
Söz konusu üçüncü raporda, yeni koronavirüsün oluşturduğu hastalık ve bunun yayılması hakkında güncel veriler sunuluyor. Yeni koronavirüsün mutasyon geçirme yeteneği, bağışıklık yaratma özelliği, bu virüse biyolojik olarak daha dayanıklı bir halk olup olmadığı, tedavisinde gelinen aşama gibi birçok merak edilen konuda yanıtlar veriliyor.
Ayrıca Dünya Sağlık Örgütü’nün bu süreci nasıl yönettiği, pandemi ilan tarihinin gecikip gecikmediği tartışılıyor. Çin’deki salgının yönetimi ve kısa sürede kontrol altına alınmasının nedenleri açılıyor. Türkiye’de sürecin nasıl yönetildiği sorgulanıyor. Salgının tetiklediği iktisadi çöküş ihtimali genel hatlarıyla ele alınıyor.
Böylece BAA çok yönlü ve birçok uzmanın kolektif emeğiyle hazırlanmış bir raporu daha toplumla paylaşıyor. Olayların gelişimine bağlı olarak gerekirse sonraki raporlarla bu sorumluluğumuzu sürdüreceğiz.
1. Yeni Koronavirüs (SARS-COV-2) İle İlgili Güncel Bilgiler
1.1. Mutasyonlarla virüsün farklı tipleri mi ortaya çıktı?
Mutasyonlar genetik materyal olarak görev alan DNA ve RNA moleküllerinde sürekli gerçekleşirler. SARS-CoV-2 gibi RNA virüslerinde ise, RNA polimeraz enziminin hata düzeltme yetisi bulunmadığından daha fazla değişiklik biriktiği bilinmektedir. Koronavirüslerde en değişken kısım ise hücrelere girişte rol alan Spike (S) proteininde görülmektedir.1 Ancak 2003 yılında salgına yol açan SARS virüsü üzerinde yapılan çalışmalar, virüsün ayrıca bir hata düzeltme mekanizması olduğunu göstermiştir.2 Bazı araştırmacılar, SARS virüsü ile benzerliği sebebiyle yeni koronavirüsün de görece (örneğin influenza virüslerine göre) daha düşük bir mutasyon hızına sahip olabileceğini ileri sürüyorlar. Virüsün genomunda ortaya çıkan değişiklikler farklı virüslerle ilişkisini ortaya koymak, vakalar arasındaki bağlantıları araştırmak açısından önemlidir. Ayrıca mutasyonun ortaya çıktığı bölgelerin virüsün yapısında değişikliğe yol açıp açmadığı aşı çalışmalarını da etkileyecektir.3
SARS-CoV-2 enfekte ettiği insanın vücudunda mutasyon geçirmektedir. Farklı zaman dilimlerinde, farklı coğrafyalardan izole edilen virüslerde genetik çeşitlilik olduğu belirlenmiştir. Ancak bu varyantların insan topluluklarında nasıl yayıldığı, virülans (etkenin hastalık oluşturma yeteneğinin derecesi) ve bulaşıcılık üzerine etkilerine dair yeterli veri bulunmamaktadır.4
Bugüne kadar sunulan bilimsel bulgular bu değişikliklerin virüsün yeni tiplerine yol açmadığına işaret etmektedir. Farklı tanı, tedavi ve korunma yöntemleri geliştirilmesi gereken düzeyde bir ayrım tespit edilmemiştir. Özellikle aşı çalışmalarında hedef bölge olarak kabul edilen virüsün hücrelere tutunmasını sağlayan Spike (S) proteininde bir değişiklik tespit edilmemiştir.
3 Mart 2020 tarihinde yayımlanan bir makalede virüsün S ve L tipleri olmak üzere iki tipi bulunduğunu ileri sürülmüştür. Makalede L tipinin S tipinden köken aldığı ve daha "agresif" olduğu belirtilmektedir. Agresif tanımı ölüm oranının daha yüksek olduğu anlamına gelmemektedir, örnekler içinde %70 oranında rastlandığından bulaşma hızının daha yüksek olabileceği tahmin edilmiştir. Wuhan'da salgının ilk günlerinde toplanan örneklerde her iki tip de mevcut olduğundan değişikliğin ara konakta mı yoksa insana ilk bulaştığı dönemde mi ortaya çıktığı bilinmemektedir.5
Söz konusu çalışmanın sonuçları medyada virüsün daha tehlikeli bir formunun ortaya çıktığı şeklinde yer bulmuştur. Ancak bilim insanları söz konusu iki tip arasındaki genetik farklılıkların net bir ayrıma yol açmadığını düşünmektedir. Popülasyon içindeki oranları ise doğrudan virüsün bulaşıcılığına işaret etmemektedir, genetik sürüklenme, yani rastlantısal olarak bir varyantın oranının yükselmesi evrimsel mekanizmalardan biridir. Genel görüş SARS-CoV-2'nin hızla değişen ve yeni tiplere evrilen bir virüs olmadığı yönündedir.6
Genetik, epidemiyolojik ve klinik çalışmaların eşgüdümlü olarak ilerlemesiyle zaman içinde daha net sonuçlara ulaşılabilecektir.
1.2. Virüse karşı doğal bağışıklık ne düzeyde gelişiyor?
İngiltere’nin tüm ülkelerden farklı ve COVID-19’a karşı toplum bağışıklığını hedef alan bir strateji ortaya koyması bu virüse karşı bağışıklık hakkında bilinenleri ve bilinmeyenleri gündeme getirdi. İngiltere bu stratejisini “riskli grupları toplumdan izole edip gençlerin bu virüse karşı bağışıklık geliştirmesini sağlarsak hem sağlık sisteminin üzerine bir basınç oluşturmayız hem de ileride bu virüse karşı daha güçlü savaşabiliriz” argümanları ile gerekçelendirdi. Öte yandan bu stratejiye karşı çıkanlar öncelikle insanların COVID-19’a karşı nasıl bir bağışıklık geliştireceğinin tam olarak bilinmediğini, bulaşmanın %80’lere çıktığı bir senaryoda ise İngiltere’de 500 bin kişinin ölebileceğini öne sürdü. Raporun bu kısmında COVID-19’a karşı bağışıklık sistemimizin cevabı hakkında bildiklerimizi derlemeye çalışacağız ama eldeki verilere dayanarak söyleyebiliriz ki İngiltere egemenlerinin bu stratejisi pek masum görünmemektedir.
1.2.1. Virüslere karşı bağışıklığımız nasıl cevap verir?
Bağışıklık sistemi bir bakteri veya virüsle karşılaştığında, bağışıklık sistemi hücrelerinin yabancı istilacılar arasında ayrım yapmasına ve saldırılarına odaklanmasına izin veren epitoplar olarak adlandırılan küçük moleküller sentezler. Viral epitopların tam bir haritasına ve bunların immünojenikliğine (bağışıklığa sebep olma gücü) dair bilgiye sahip olmak, COVID-19'a karşı yeni veya geliştirilmiş aşılar tasarlamaya çalışan araştırmacılar için kritik öneme sahiptir. Şimdiye kadar virüsün hangi parçasının böyle bir epitop sunacağı konusunda çok az bilgimiz var. Araştırmalar koronavirüslerine adını veren taç benzeri uzantıları üzerinde yoğunlaşıyor.7
1.2.2. Kalıcı bağışıklık geliştirilebilir mi?
SARS-CoV ve MERS-CoV hastalıkları ile olan benzerliğinden yola çıkarak bu hastalıklara yakalanan insanlarda gelişen uzun dönemli bağışıklığın COVID-19’da da gelişebileceği beklentisi olsa da şimdiye kadar ortaya çıkan veriler daha çok kısa dönemli bir bağışıklık geliştirilebildiğini gösteriyor. Yapılan bir araştırma ise COVID-19’un bağışıklık sistemi hücrelerinin dağılımını bozan, özellikle de kalıcı bağışıklık için gerekli olan T hücrelerini baskılayan etkisine işaret ediyor.8 Mevcut durumda hâlâ kesin olarak bilinmese de veriler COVID-19’a karşı kalıcı bir bağışıklık geliştirilemeyeceğini, mevsimlik hastalıklara neden olan dört ayrı koronavirüste olduğu gibi, şekillenen mutasyonlara bağlı olarak geliştirilen bağışıklığın da virüsün yeni mutantlarına karşı etkisiz olabileceğini düşündürüyor.9
1.2.3. COVID-19 geçiren bir hasta tekrar hastalığa yakalanabilir mi?
Rapor edilen ilk bir iki re-enfeksiyon vakasından sonra 14 Şubat 2020 tarihinde Çin’de yayımlanan bir rapor hastalığı atlatan insanların %14'ünde pozitif test sonuçlarına rastlandığını gösterdi.10 Bağışıklık geliştirme konusundaki bilgi eksikliğimize paralel olarak bu konuda da kesin bir şey söylemek mümkün değil. Bu oran söz konusu raporda taranan insanların bağışıklık sistemi rahatsızlığı olan oranına denk düşüyor olabilir, enfeksiyon atlatıldıktan sonra testi yanıltacak bir kalıntının test için örnek alınan bölgede varlığından kaynaklanabilir ya da testin güvenilirlik sorunu olabilir.
Her geçen gün yeni koronavirüs ile ilgili bilgilerimiz artsa da, doğal bağışıklık ve aşı çalışmaları için yeni verilere ihtiyaç duyuluyor.
1.3. ACE2 genindeki değişiklikler SARS-CoV-2'ye direnci nasıl etkiliyor?
Anjiyotensin Dönüştürücü Enzim 2 (ACE2)’nin Çin'de ortaya çıkan yeni koronavirüsün insan hücrelerine girmesinde kilit bir rol oynayabileceği gösterilmiştir. ACE2’yi hücre istilası için kullanmak bu virüse özgü değildir. Şiddetli Akut Solunum Yolu Sendromu'na yol açan SARS-CoV ve mevsimsel solunum yolu enfeksiyonlarına sebep olan NL63 koronavirüslerinin de ACE2’yi kullanarak insan hücrelerine girdikleri gösterilmiştir.11 12 Koronavirüslerin çevresinde bulunan bir protein (S proteini) insan hücre çeperlerinde bulunan ACE2’ye bağlanarak virüslerin hücre içine girmesine yol açmaktadır.13
Araştırma sonuçları ACE2 genindeki bazı değişimlerin, SARS ve NL63 tipi koronavirüslerin hücreleri enfekte edebilme kabiliyetini etkilediğini göstermiştir.14 Bilim insanları, bu önceki araştırmalara dayanarak ACE2 genindeki değişimlerin dünya nüfus örnekleri içindeki dağılımını incelemişler ve herhangi bir insan popülasyonunda yeni tip koronavirüse dayanıklılık gösterecek genetik değişimlerin olup olmadığını araştırmışlardır. ACE2 geninde bulunan 1700’ü aşkın farklılığın dünyadaki farklı coğrafyalardan toplanan binlerce insan örneğindeki dağılımında herhangi bir farklılık bulunmamıştır. Yani Asya’dan, Avrupa’dan, Amerika’dan insan topluluklarında farklı ACE2 genleri bulunmamaktadır.15
Medya dâhil çeşitli mecralarda rastlanılan "Türk geni, Çinli geni, Avrupalı geni" gibi tanımlama ve sınıflandırmaların bilimsel bir karşılığı bulunmamaktadır. Her coğrafyada, ülkede, toplulukta genetik farklılıklar bulunur. Aynı şehirde, kasabada, köyde yaşayan bireyler arasında hatta iki kardeş, anne, baba ve çocukları arasında bile milyonlarca genetik farklılık bulunmaktadır. Bu farklılıklara genetik çeşitlilik denir. Dolayısıyla Türk, Çin, vb. ACE2 geninden bahsetmek yanlış ve yanıltıcı bir tanımlamadır. ACE2’deki (veya herhangi diğer bir gendeki) farklılıklar ‘genetik çeşitlilik’tir. Yani bazı bireylerde ACE2 geninin bir tipi, diğerlerinde başka bir tipi, diğerlerinde daha farklı tipleri bulunmaktadır. Son araştırma bulgularının da gösterdiği gibi aslında ACE2 geninde sadece iki üç değil yüzlerce farklılık bulunmaktadır. Bu genetik farklılıkların virüse karşı herhangi bir koruyucu etkisi olduğu gösterilmemiştir. Basında genetik farklılıkların virüse karşı koruyucu olabileceği şeklinde tek yönlü bir bakış açısı bulunmaktadır. Unutulmamalıdır ki genetik farklılıklar virüse karşı duyarlılığı da artırabilir.
1.4. Bulaşmada insan-hayvan etkileşimine dair yeni veriler var mı?
Bilimsel veriler SARS-CoV-2 virüsünün yarasalardan köken aldığına işaret ederken insana geçişte rol alan ara konağın tespiti için araştırmalar sürüyor. Henüz net bir sonuca varılamamakla birlikte pangolin (bir tür karıncayiyen) üzerinde duruluyor. İlk çalışmalarda bu türden izole edilen virüsün genomundaki bir bölgenin yeni koronavirüs ile %99 oranında benzerlik taşıdığı gösterilmişti. Şubat ayı boyunca ise farklı araştırma ekiplerinin tüm-genom karşılaştırmaları yayımlandı ve benzerliğin % 85,2 ila % 92,4 arasında kaldığı gözlemlendi. SARS virüsünün, ara konağı olan misk kedilerindeki virüsle benzerliği %99,8 olarak belirlenmişti.16 Ancak en son araştırma sonuçları, virüsün hücreye girişte rol alan kısmındaki benzerlik nedeniyle, hayvandan insana ilk geçişte pangolinlerin rolüne işaret etmeye devam ediyor.17
Ev hayvanları söz konusu olduğunda ise, uzmanlar bu hayvanların SARS-CoV-2 ile enfekte olduklarına ve başka canlılara bulaştırdıklarına dair kanıt bulunmadığını belirtiyor. Koronavirüs enfeksiyonları evcil hayvanlarda sık görülüyor, ancak söz konusu virüslerin yeni koronavirüsle genetik olarak uzak olduğu biliniyor. Kedi ve köpeklerde hastalığa yol açan koronavirüsler alfa, yeni SARS-CoV-2 ise beta koronavirüs alt grubunda yer almaktadır.18
27 Şubat 2020 tarihinde Hong-Kong'da SARS-CoV-2 ile enfekte bir kişinin köpeğinde yeni koronavirüs testinin zayıf pozitif sonuç verdiği bildirildi. Bu az miktarda virüsün bulunduğu anlamına geliyor. Köpeğe ait burun ve ağız içi örneklerinde bulunan az sayıda virüs nedeniyle araştırmacılar bunun bir enfeksiyon olmayabileceğini, sahibi tarafından kontamine edilen yüzeylerden virüsün ağız ve burun boşluğuna taşınmış olabileceğini söylüyor. Köpekte bağışıklık yanıtı oluşmadığını gösteren serolojik test sonuçları da bu sonucu destekliyor. Herhangi bir hastalık belirtisi göstermeyen köpeğin testleri devam ediyor.19 Her koşulda evcil hayvanlarla temasta rutin hijyen koşullarına uyulması tavsiye ediliyor.
2. Yeni Koronavirüs Kaynaklı Hastalık (COVID-19) le İlgili Güncel Bilgiler
2.1. Hastalığın klinik bulguları gripten farklı mı?
Koronavirüs enfeksiyonları da grip gibi kişide ateş, öksürük, vücut ağrıları ve halsizliğe neden olabilir. Her iki hastalık seyrinde daha seyrek olarak kusma ve ishal görülebilir. COVID-19 daha nadir olarak burun akıntısı, hapşırık, balgam ve boğaz ağrısına neden oluyor olsa da vakaların %5’inde bu şikâyetlerin olduğu saptanmıştır. COVID-19 nefes darlığına neden olabilir. Hastada zatürre, solunum yetmezliği, septik şok ve çoklu organ yetmezliği gelişebilir. Ölüme yol açabilir.
Hastalıklar hafif veya şiddetli seyredebilir. Hafif seyirli COVID-19’da şikâyetler ortalama 2 haftada, ağır seyirli hastalıkta ise 3-6 haftada sonlanmaktadır.
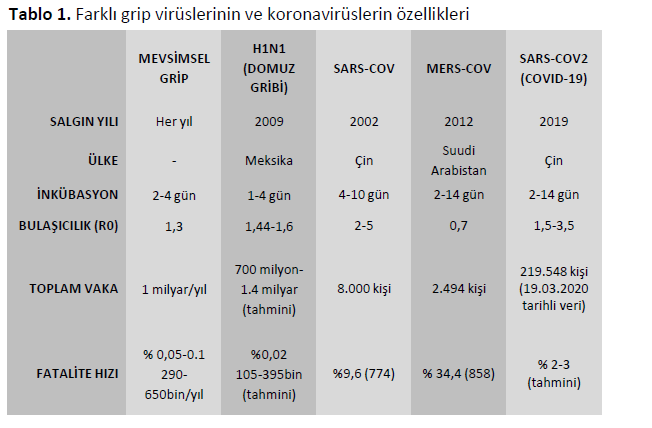
Hem grip, hem de koranavirüs enfeksiyonu, enfekte kişinin hapşırık, öksürük ve konuşma sırasında ortama yaydığı damlacıklar yoluyla bir diğer kişiye bulaşır. Gribal enfeksiyonlu kişiler gibi COVID-19’lu kişilerin de henüz hastalık belirtileri göstermedikleri ancak enfekte oldukları sırada virüsü bir başka kişiye bulaştırabildikleri düşünülmektedir.20
2.2. COVID-19 tedavisindeki gelişmeler nedir?
Hiçbir virüs enfeksiyonu antibiyotiklerle tedavi edilmez. Hem grip hem de COVID-19 enfeksiyonlarında hastalık hafif seyirli ise ateş düşürücüler gibi semptomlara yönelik tedavi verilir. Ancak daha şiddetli ve hastaneye yatış gerektiren durumlarda oksijen tedavisi, solunum ve dolaşım desteği gerekebilir. İnfluenza virüsünün neden olduğu mevsimsel griplerde bazı durumlarda oseltamivir vb. antiviral tedaviler kullanılabilirken; COVID-19 üzerinde doğrudan etkisi kanıtlanan bir antiviral tedavi henüz yoktur.
Salgın sırasında COVID-19 tanısı henüz kesinleşmemiş zatürreli hastalara, hastanın öyküsü ve klinik durumuna göre daha önceki zatürre tedavi rehberlerine uygun olarak ampirik tedavi antibiyotik ve/veya antiviral tedavi başlanmaktadır. COVID-19 tanısı kesinleşmiş vakalarda ise henüz etkinliği ve güvenilirliği kanıtlanmış bir ilaç geliştirilmemiştir. Ancak çeşitli aşamalarda bulunan ilaç geliştirme çalışmaları sürmektedir.
Ebola virüsüne yönelik geliştirilen ve laboratuar aşaması tamamlanarak klinik araştırma aşamasına geçilmiş olan remdesivir adlı antiviral ilaç şu anda Çin ve ABD’de kullanılmaktadır. Virüse karşı etkinliği hala belirsiz olan ve bazı önemli yan etkileri gözlemlenmiş olan remdesivirin koronavirüs enfeksiyonu tedavisi ve profilaksisinde (önlenmesinde) etkili olabileceği düşünülmektedir.21 Bu ilacın faz 3 klinik çalışmalarının 2020 yılının nisan ayında sonuçlanması beklenmektedir.
HIV enfeksiyonu tedavisinde kullanılan antiviral ilaçlar olan lopinavir/ritonavir kombinasyonunun COVID-19 klinik bulgularının gerilemesinde etkin olduğunu bildiren çalışmalar yayınlanmıştır. Bunun yanında alfa-interferon ve hidroksiklorokin iyileşme sürecinde olumlu etkileri olduğu bildirilen antiviral olmayan ilaçlardır. Ülkemizde oluşturulan algoritmaya göre COVID-19 kesin tanısı alan şiddetli hastalığı bulunan ve komorbid (eşlik eden) hastalığı olan hastalar lopinavir/ritanavir kombinasyonu ile birlikte hidroksiklorokin kullanılarak tedavi edilecektir.22
Salgında etkinliği araştırılan bir diğer ilaç ribavirindir. Yapılan bir klinik çalışmada lopinavir/ritanavir kombine tedavisine ribavirinin eklenmesiyle ARDS (Akut Respiratuvar Distres Sendromu) vakalarının daha az görüldüğü saptanmıştır. İnfluenza tedavisinde kullanılan arbidol ve sofosbuvir gibi antivirallerin yanında favipiravir dikkatleri çeken bir diğer ilaçtır. SARS-CoV-2 salgını sırasında, 15 Şubat 2020’de Çin’de klinik çalışmaları yapılmaya başlanan favipiravirin antiviral etkisinin yanında RNA virüslerinin replikasyonunu önlediğine ve önemli bir olumsuz reaksiyonun saptanmadığına dair bulgular vardır.23 Bu ilaçlar ve kombinasyonlarının yanında, henüz klinik öncesi çalışma aşamasında bulunan darunavir gibi yeni antiviral ilaç çalışmaları da sürmektedir.
Şu anda SARS-CoV-2 virüsüne karşı 30 kadar potansiyel antiviral ajan ve ilacın çalışmaları yürütülmektedir. Virüse karşı etkinliği ve güvenilirliği henüz kanıtlanmamış olan bu ilaçların bazı kliniklerde kullanımı yanında COVID-19 tedavi stratejisi şu anda temel olarak hastalığın yayılmasının önlenmesine ve destek tedavisine dayanmaktadır. Solunum sıkıntısı gelişen hastalara oksijen tedavisi verilmekte, gerekli durumlarda solunum desteği sağlanmaktadır. Yoğun bakım izlemi gerektiren durumlarda yetmezlik gelişen organlara yönelik tedavi verilmektedir.
3. Dünya Sağlık Örgütü'nün Salgına Yaklaşımı
3.1. Salgının ve Dünya Sağlık Örgütü'nün yaklaşımının kronolojisi
Çin, Dünya Sağlık Örgütü'ne (DSÖ) ilk kez 31 Aralık 2019’da etiyolojisi bilinmeyen pnömoni (zatürre) vakaları bildirdi. 31 Aralık ile 3 Ocak arasında bu vakaların sayısı 44’e yükseldi.
7 Ocak 2020’de Çin hastalığın etkeni olarak yeni bir koronavirüs tipini tanımladı.
13 Ocak’ta Tayland’da ilk vaka saptandı. Sonra, 15 Ocak’ta Japonya’dan, 20 Ocak’ta Güney Kore’den bildirimler geldi.24
DSÖ 31 Ocak 2020’de, yani Çin’in kendisine ilk bildirimde bulunmasının üzerinden bir ay geçtikten sonra dünya çapında acil durum ilan etti. Başkan Tedros Adhanom, acil durum ilanının nedeninin Çin’de olanlar değil, diğer ülkelerde olanlar olduğunu açıkladı.25
Acil durumun ilan edildiği 31 Ocak tarihinde doğrulanmış vaka sayısı Çin’de 9.720, Çin dışında 106; şüpheli vaka sayısı Çin’de 15.238; salgından etkilenmiş ülke sayısı toplamda 20 idi. Hastalık Çin, Japonya, Güney Kore, Singapur’un da içinde yer aldığı Batı Pasifik bölgesi dışında, Güneydoğu Asya, Amerika (ABD’de 6 vaka), Avrupa (Fransa’da 6, İtalya’da 2 vaka) ve Doğu Akdeniz bölgelerinde de saptanmıştı.26 Amerika bölgesinde ilk vaka 24 Ocak’ta ABD’de27, Avrupa’da ise 25 Ocak’ta Fransa’da28 bildirilmişti.
DSÖ’nün hastalığı pandemi olarak nitelemesi ise hastalığın diğer kıtalara yayılmasından 1,5 ay sonra, 11 Mart 2020’de gerçekleşti.29 O tarihte toplam vaka sayısı 118.319, toplam ölüm sayısı 4.292; Çin dışındaki vaka sayısı 37.364, ölüm sayısı 1.130 idi ve salgından etkilenmiş ülke sayısı da 113’e ulaşmıştı.30 Salgından etkilenmemiş kıta kalmamıştı.
31 Ocak’ta gelinen aşamayı pandemi olarak tanımlayan DSÖ başkanı Adhanom salgını yakından takip ettiklerini, durumun kontrol altında olduğunu, Çin ve Güney Kore’de vaka sayılarının azalmaya başladığını, ülkeleri her gün acil ve agresif eylemlere çağırdıklarını bildiriyordu. Adhanom, Şubat ayı sonundaki bir basın toplantısında pandemi kelimesini kullanmanın gerçekleri karşılamayacağını ve gereksiz korkuya yol açacağını belirtiyor ve şöyle söylüyordu: “Gördüğümüz şey dünyanın farklı bölgelerinde, farklı ülkeleri, farklı yollarla etkileyen epidemilerdir.”31
DSÖ bu saptamasında ve tutumunda haklı mıydı, önce bazı teknik noktaları netleştirerek bakalım.
3.2. Salgın nedir?
Salgın (epidemi) bir hastalığın ani bir şekilde ve beklenenden daha fazla sayıda32 ortaya çıkmasıdır. Örneğin bir bölgedeki kızamık vaka sayısının her yıl görülenin üzerine çıkması ya da hiç görülmeyen bir hastalığın tek bir vaka olarak bile olsa saptanması salgın tanımı için yeterli olur.
Buradan anlaşıldığı üzere salgın konusunda bütün hastalıkları içeren ortak ve sınırları kesin bir tanım yapmanın olanağı yoktur.
3.3. Pandemi nedir?
Pandemi ise epideminin dünyada birkaç başka ülke ya da kıtaya yayılması ve çok sayıda insanı etkilemesi anlamına gelir. Dolayısıyla pandemi globalleşmiş epidemidir de denilebilir.
Epidemi hastalığa yol açan etkenin miktar ya da virülansındaki artışa, daha önce görülmeyen bir etkenin ortaya çıkışına, etkenin toplumdaki yayılma biçiminin değişmesine, konakçının etkene karşı daha duyarlı hale gelmiş olmasına bağlı olarak ortaya çıkabilir.33
Anlaşıldığı üzere COVID-19 salgını yeni bir etkenin ortaya çıkışıyla patlamıştır.
3.4. DSÖ’nün pandemi aşamalandırması
DSÖ daha önceki dönemlerde görülen influenza (grip) pandemileri nedeniyle 1999 yılında pandemi tanımını ve pandemide yapılacakları daha sistematik hale getirdi. Bu hazırlığını 2005 yılında yeniledi. 2007’de ülkelerin olası pandemilere hazırlık yapmalarını sağlamak amacıyla yeni bir çalışma yaptı. 2009’da da Pandemic Influenza Preparedness and Response (İnfluenza Pandemisine Hazırlıklılık ve Yanıt) isimli dokümanı yayımladı.
DSÖ bu çalışmalarıyla pandemiyi 6 aşamada (fazda) ele aldı. Amacı pandemi sürecini daha anlaşılır kılmak, daha kesin tanımlar yapmaktı.34
DSÖ sınıflandırmasındaki 1-3 arasındaki aşamalar hazırlıkla, 4-6 arasındaki aşamalar ise salgına yanıtla ilgilidir. Bu yaklaşım dönemin influenza pandemisi için geliştirilmiş olmakla birlikte, koronavirüs pandemisi için de geçerlidir.
Aşamaların tanımları şöyledir:35
- aşama: Hayvanlar arasında dolaşımda olan bir virüs henüz insanlarda hiçbir hastalığa neden olmamıştır.
- aşama: Virüs artık insanda enfeksiyona neden olmuştur ve dolayısıyla potansiyel bir pandemi ihtimali ortaya çıkmıştır.
- aşama: İlgili virüs insanlarda sporadik vakalara yol açmış ya da insanlarda küçük hastalık kümeleri yaratmıştır, ama insandan insana geçiş henüz toplum düzeyli bir salgının ortaya çıkmasına yetecek düzeyde değildir.
- aşama: İnsandan insana bulaşma özelliği kazanmış olan virüs toplum düzeyli salgına neden olma yeteneği kazanmıştır. Bu durum pandemi riskinin de yükseldiğine işaret eder. Böyle bir durumu saptayan ülke acil olarak DSÖ’ye danışmalıdır. 4. aşama pandemi riskinin belirgin derecede arttığını gösterir.
- aşama: İnsandan insana bulaşma özelliği kazanmış virüsün DSÖ’nün bir bölgesinde yer alan en az iki ülkeye yayıldığını gösterir. Çoğu ülke hastalıktan henüz etkilenmemiş olsa da 5. aşama pandeminin ortaya çıkışı açışından güçlü bir sinyaldir.
- aşama: Pandemi aşamasıdır. Bu aşamada, DSÖ’nün farklı bir bölgesinde ve o bölgedeki en az bir ülkede daha toplum düzeyli salgın ortaya çıkmıştır.
DSÖ’nün sorunla ilgili olarak pandemi tanımını yapmasının önemi ülkelerin pandemi planlarını uygulamaya koyacak olmalarıdır. Dolayısıyla pandemi tanısında herhangi bir gecikme mücadelede gecikmeye neden olacaktır. Ancak influenza salgını için yapılan değerlendirmeler önemli olanın 4. aşama olduğunu belirtmektedir. Zira virüsün insandan insana geçerek toplumsal salgın yaptığı aşama bu aşamadır. Faz 4 ilanı ilgili ülkenin salgınla bütün kaynaklarını kullanarak mücadele etmesi gerektiğini ve diğer ülkelerin de salgından etkilenmiş ülke ile ilişkilerini yeniden düzenlemeleri gerektiğini ifade eder.36
3.5. DSÖ’nün koronavirüs pandemisindeki tutumu doğru ve zamanında mıydı?
Kronolojiye ve konunun teknik kısmına ilişkin bu bilgileri aktardıktan sonra şimdi bu soruyu ele alabiliriz.
Öncelikle DSÖ’nün koronavirüs salgın yönetiminde kendi yapmış olduğu pandemi aşamalandırmasına uygun hareket etmediği görülmektedir. Evet, DSÖ en başından itibaren ülkeleri salgın konusunda uyarmıştır, ancak ilan ettiği acil durumun kendi tanımlamış olduğu aşamalardan hangisine denk geldiği noktasında bir açıklık getirmemiştir.
İşin gerçeği; bilinen, ülkelerce bildirilen veriler ışığında salgın Çin için daha işin başında yani 31 Aralık’ta, Tayland’da 13 Ocak’ta, Japonya’da 15 Ocak’ta, Güney Kore’de 20 Ocak’ta 4., yani ülkelerin tüm kaynaklarını kullanarak mücadele etmelerini gerektiren aşamadaydı. DSÖ klasik pandemi yaklaşımını kullanarak ülkeleri uyarmış olsaydı ülkeler önceki influenza salgını sırasında hazırlamış oldukları plan dahilinde davranmak konusunda daha cesur, net ve hızlı hareket etme imkanı bulabilirlerdi.
Ancak DSÖ’nün tutumu bakımından asıl sorun pandemi ilanı noktasında ortaya çıktı.
Pandemi ilanı için koşul olan, salgının bir başka kıtaya yayılımına karar verebilmek bakımından geçerli kriter, farklı kıtadaki herhangi bir ülkede yerli bir vakanın, yani hastalığın orijini durumundaki kıtaya seyahat öyküsü olmayan birisinde hastalığın saptanmasıdır.
DSÖ 3 Şubat 2020 tarihinden itibaren (yani sürecin başlangıcından itibaren 1 ayı geçen bir süre sonra) Batı Pasifik ve Güneydoğu Asya dışındaki kıtalar için bu durumu ortaya koyan verileri yayımlamaya başladı ve ilk kez bu tarihte ABD’de Çin’e seyahat öyküsü olmayan (yani yerli) 2 vaka duyurdu.
Dolayısıyla 3 Şubat’ı salgının ilk kez Batı Pasifik bölgesi dışında kalan bir DSÖ bölgesinde daha görüldüğü tarih olarak belirleyebiliriz.
DSÖ’nün pandemi ilanı ise 11 Mart tarihinde oldu. Bütün bunlardan hareketle DSÖ’nün salgının yönetiminde ciddi derecede geciktiği, DSÖ’nün salgını geriden takip ettiği kabul edilmelidir.
DSÖ’nün pandemi ilanında neden geciktiği sorusu da anlamlıdır. DSÖ’nün önceki influenza salgınında pandemi ilanı konusunda erken davranarak, hükümetleri gereksiz aşı stoklamaya yönlendirdiği yönünde yapılan eleştirilerin37 bu konuda etkili olduğu söylenebilir. DSÖ bir önceki salgındaki “aceleci” tutumuna yönelik eleştiriler nedeniyle epey pahalıya patlayacak çok “temkinli” bir tutumu tercih etmiş olabilir. Bu tercihte serbest piyasa koşullarındaki ekonomik kaygıların baskısı göz ardı edilmemelidir.
4. Çin Halk Cumhuriyeti'nin Salgına Yaklaşımı
Şubat ayında her gelen günün daha fazla ölüm getirdiği haftaları geride bırakarak, Mart ayına yaralarını sarmaya başlayarak giren Çin’de yaşam hızla “normale” dönüyor. Salgın şimdi dünyanın geri kalanının meselesi. Peki, diğer ülkeler de Çin gibi salgını durdurmayı başarabilecekler mi? Bu soruya yanıt verebilmek için Çin’in salgını durdurabilmeyi nasıl başardığına bakılması gerekiyor.
4.1. Salgının kısa öyküsü
Gerçi öyküyü 17 Aralık 2019’a kadar geriye götüren kaynaklar var, fakat “doğrulanabilir” kaynaklara göre 30 Aralık 2019’da – 2002/3 SARS salgını sırasında kabul edilen protokol çerçevesinde– Wuhan kentindeki Jinyintan Hastanesi'nde yatan bir nedeni bilinmeyen zatürre hastasından alınan bronko-alveoler lavaj örneğinde “betakoronavirüs” tespit edildi.
Çinli yetkililer 31 Aralık 2019’da DSÖ’nün Çin Ofisi’ni, Hubei Eyaleti’nin Wuhan kentinde nedeni belirlenemeyen zatürre (pnömoni) vakalarına rastlandığı konusunda bilgilendirdi. Ocak ayının ilk haftasında 3 vaka daha tespit edildi. Vakalar Hunan Deniz Ürünleri Pazarı’ndaki satıcılara işaret ediyordu.
DSÖ, 4 Ocak 2020’de konuyu gündemine aldığını açıkladı ve 5 Ocak 2020’de sosyal medya hesaplarından Çin’in nedeni bilinmeyen zatürre vakaları bildirdiğini, henüz ölüm bulunmadığını ve hastalığın nedenlerinin araştırıldığını duyurdu.
Çin 10 Ocak 2020’de DSÖ’yü virüsün genetiği konusunda bilgilendirdi. DSÖ aynı gün bilgiyi yeni koronavirüsü tespit edebilmeleri için diğer ülkelerle paylaştı. Bu bilgi ülkelerin tanı kitlerini geliştirmeleri bakımından önemliydi. Artık virüs 2019–nCoV olarak adlandırılıyordu.
13 Ocak 2020’de Çin dışındaki ilk vaka Tayland’da tespit edildi. Bu gelişme Çin yönetiminin hızla konuyu gündemine almasına neden oldu. Çin Komünist Partisi Merkez Komitesi ve Devlet Konseyi acil olarak toplanarak, Ulusal Acil Yanıt çerçevesinde Başbakan Li Keqiang başkanlığında Salgın Yanıtı Merkezi Liderlik Grubu ve Devlet Konseyi Ortak Önleme ve Kontrol Mekanizması’nı örgütledi. Xi Jinping’in yönettiği bu toplantıda durum “birinci derece öncelikli” olarak ilan edildi. Başbakan, yardımcısı Sun Chunlan ile birlikte Wuhan’a giderek çalışmalara nezaret etti.
21 Ocak 2020’de bir DSÖ heyeti Çin’i ziyaret ederek Çin’deki sürveyans (verilerin toplanması, yönetilmesi, analiz edilmesi ve raporlanması) çalışmalarını izledi: Wuhan Tianhe havaalanında beden ısısı taraması, laboratuarlar, Zhongnan Hastanesi ve bağlı kliniklerde enfeksiyon önleme ve kontrol tedbirleri, hastalık tanısı için geliştirilen kitler. Çinli uzmanlar uluslararası rehberler geliştirilebilmesi için vaka tanımlarını, klinik yönetim protokollerini ve enfeksiyon önleme ve kontrol rehberlerini DSÖ yetkilileriyle paylaştı.
23 Ocak 2020’de Güney Kore, Japonya, Tayland ve Singapur’da yeni vakalar tespit edildi. DSÖ henüz Uluslararası Halk Sağlığı Acil Durumu ilan etmek için erken olduğuna karar verdi fakat 30 Ocak’ta Acil Durum ilan edildi. Erken tanı, vakaların izole ve tedavi edilmesi, temaslıların izlenmesi ve sosyal mesafe tedbirlerinin alınmasının önemi vurgulandı.
10 Şubat 2020’de yabancı ülkelerden 13 ve Çin’den 12 uzmanın katıldığı bir DSÖ Çalışma Grubu göreve başladığında 2.478 vaka bildirilmişti. 11 Şubat 2020’de hastalığa COVID-19 adı kondu. İki hafta kadar sonra grup görevini tamamladığında yeni vaka sayısı 409’a inmişti. Grubun lideri Kanadalı epidemiyolog Bruce Aylward, yüzbinlerce Çinlinin COVID-19’dan korunmasının Çin hükümetinin aldığı saldırgan tedbirler sayesinde mümkün olduğunu ifade etti.38
4.2. Çin hükümetinin salgınla mücadelede kullandığı araçlar
Çin hükümetinin salgınla mücadelede kullandığı araçlar içinde şunlar öne çıkıyor:
• 23 Ocak 2020’den itibaren Hubei eyaletinde 50 milyon kadar insana zorunlu karantina uygulanması.
• Hubei eyaletine komşu yerleşimlerde yaşayanların hastalık belirtileri varsa kendilerini karantinaya almalarının tavsiye edilmesi.
• Wuhan’da iki hafta içinde yalnızca COVID-19 hastalarının teşhis, izolasyon ve tedavisi için 2.500 yataklı iki prefabrik devasa hastane inşa edilmesi. 1,5 günde, bir karantina hastanesi hızıyla, 13 bin yataklı 16 karantina hastanesi inşa edilerek hizmete açılması.
• Ülkenin diğer bölgelerinden Hubei eyaletine ilk anda 40 bin kadar sağlık emekçisi takviyesi yapılması (salgın sürecinde toplam 120 bin sağlık emekçisi Hubei eyaletine geldi).
• Doğrulanmış vakalarla temaslı olanların izlenmesi için her biri en az 5 sağlık emekçisinden oluşan 1.800 ekip görevlendirilmesi.
• Sosyal mesafelendirme tedbirleri çerçevesinde okulların, işyerlerinin, sinemalar gibi insanların toplu halde bulunabileceği kapalı alanların kapatılması, spor karşılaşmalarının iptal edilmesi ve sonunda sokağa çıkma yasağı getirilmesi.
• İnsanlara dışarıya çıktıklarında koruyucu maske takma zorunluluğu getirilmesi.
• Cep telefonları uygulamalarıyla insan hareketlerinin izlenmesi, yapay zekâ dâhil yeni yüksek teknolojilerin salgınla mücadelede başarıyla kullanılması.
DSÖ Çalışma Grubu, Çin’in salgın yanıtını üç evreye ayırıyor:
Birinci evrede ana strateji hastalığın Wuhan’dan dışarıya çıkmasını önlemeye ve kaynağı kontrol altına almaya odaklanıyor: Pazar yerleri kapatılıyor, zoonotik kaynak (hayvansal kaynak) tespit edilmeye çalışılıyor, virüsün genetik yapısı ortaya konuyor ve tanı kitleri geliştirme çalışmalarına ağırlık veriliyor, tanı – tedavi – sürveyans – epidemiyolojik araştırma – temaslıların yönetimi ve laboratuvarlar için protokoller oluşturuluyor.
İkinci evrede ana strateji salgının hızını azaltmaya odaklanıyor: Hastalar tedavi ediliyor, ölümler azaltılmaya çalışılıyor ve hastalığın eyalet sınırlarını aşması önlenmek isteniyor. Bu evrede diğer eyaletlerde önleyici tedbirler alınıyor. Bütün yaban hayvanı satan pazarlar kapatılıyor ve karantinaya alınıyor.
20 Ocak 2020’de COVID-19 “bildirimi zorunlu hastalıklar” listesine alınıyor ve sınırlarda uygulanacak karantina tedbirleri yayınlanıyor. 23 Ocak 2020’de Wuhan’da katı trafik kısıtlamaları getirilerek insan hareketleri kontrol altına alınıyor. Bütün kitlesel toplantılar iptal ediliyor. Salgın önleme ve korunma tedbirleri hakkında toplum düzenli olarak bilgilendiriliyor. Risk iletişimi ve sağlık eğitimi güçlendiriliyor. Yeni hastaneler inşa ediliyor. İlaç, tıbbi malzeme ve gıda temini garanti altına alınıyor.
Üçüncü evrede ana strateji vakaları azaltmaya, salgını tamamen kontrol atına almaya, Çin’de normal yaşama dönmeye odaklanıyor: Temaslı takibinde yapay zekâ gibi yeni teknolojiler kullanılmaya başlanıyor. Sağlık sigortası düzenlemelerinde Çinlilerin kayıplarını telafi edici değişiklikler yapılıyor. Adım adım yaşam normalleştiriliyor. Fabrikalar tekrar açılıyor.
DSÖ Çalışma Grubu Çin’in salgın karşısında “tarihte” eşi görülmemiş bir saldırgan yaklaşım sergilediğini belirtiyor. Başlangıçta beden ısısı kontrolü, maske ve el yıkama tavsiyesiyle yola çıkıldığı, ancak bunun hızla risk – temelli bir yaklaşıma evrildiği ve “genel” tedbirlerden çok her eyalet, şehir, hatta topluluklar bazında özgül tedbirler tanımlandığı ifade ediliyor. Kırsal kesimdeki operasyonların yeni kurulan 5G platform üzerinden yürütüldüğü belirtiliyor.
Çalışma Grubu Çin’in başarısında etkili en önemli faktörün, Çin toplumunun tehdit karşısında “seferberlik” içinde hareket etme alışkanlığı olduğunu belirtiyor.39 Toplum içinde dayanışma düzeyinin yüksekliğinin dikkat çekici olduğu, bunun toplumun duyarlı kesimlerinin korunmasında büyük rol oynadığı ifade ediliyor. “Milyonlarca” insanın günlerce evlerine kapanarak, büyük bir sabırla beklemelerinin “seferberlik ruhu” olmaksızın, yalnızca “zora” dayanarak sağlanamayacağı kabul ediliyor.40
4.3. Bütün bunlar nasıl yapılabildi?
Bugün herkesin üzerinde uzlaştığı bir konu var: Salgın sürecinde Çin hükümetinin çok büyük bir hızla yanıt oluşturması, salgının kısa zamanda dizginlenmesini sağladı. Doğrudur, fakat bu “nasıl” yapılabildi?
Yukarıda sıralanan tedbirlerden hiçbiri, bu konularda daha önceden ciddi bir örgütlenme oluşturulmadan başarılamazdı. Her biri en az 5 sağlık emekçisinden oluşan 1.800 ekip! Bu sağlık emekçileri arasında epidemiyologlar var. Her ekipte 1 tane olsa, 1.800 epidemiyolog eder. Bu basit aritmetik bile Çin sağlık sisteminin “niteliğini” ortaya koymaya yetiyor. Bu aritmetiği diğer tedbirler için de yapmak mümkün. Bunun sırrını Çin tarihinde aramak gerekiyor.
Çin 1949 Devrimi sonrasında sağlık hizmetlerinin finansmanı için “kolektivist” bir model benimsemişti. Bu modelde, kentlerde devlet işletmeleri tarafından çalışanları için yatırılan sağlık primlerinin toplandığı fon Çin Sendikalar Federasyonu tarafından yönetiliyordu. Ordu, devlet memurları ve öğrenciler gibi kesimlerinin sağlık giderleri genel bütçeden finanse ediliyordu (Ücretsiz Tıbbi Plan) ve sağlık hizmeti devlet tarafından sunuluyordu. Kırsal alanlar için geliştirilen Kooperatif Tıbbi Plan, “komün” düzeyinde örgütlenmişti. Komün üyeleri ortak fona katkıda bulunuyor ve karşılığında gereksindiğinde komün sağlık kurumundan tıbbi hizmet alabiliyordu.
Sağlıkta toplumcu yaklaşımın benimsendiği bu “sosyalist” süreçte sağlık hizmetlerinin ortalama yüzde 80 kadarının devlet bütçesinden karşılandığı hesaplanmıştır. Bu dönemde bebek ölüm hızı binde 200’lerden 30’lara inerken, yaşam beklentisi ortalama 35 yıldan 70 yıla yükselmiştir.
1970’li yılların sonlarına doğru Çin’in piyasa ekonomisini benimsemeye başlamasıyla birlikte kolektivist model terk edildi ve 1980’li yıllarda sağlıkta tam bir kaos yaşandı. Sağlıkta özelleştirmeler ve piyasalaştırma süreçleri, devletin sağlık hizmetlerinin finansmanından hızla çekilmesiyle at başı gitti ve sağlık harcamalarında kamu payı, ABD’dekinin dahi altına inerek yüzde 15’e kadar geriledi. Çinliler sağlık harcamalarının yüzde 60’ını ceplerinden ödemeye başladılar.
1980’li yıllarda Çin’de özel sigorta şirketleri kuruldu, fakat primler çok yüksek olduğu için kentlerdeki devlet işletmeleri işçilerin sigorta primlerini ödeyemiyordu. Kentlerdeki işçilerin büyük bir bölümü sağlık sigortasından yoksun kaldı. Kırsal kesimde ise devletin desteğini çektiği Kooperatif Tıbbi Plan, 1970’lerin başında nüfusun yüzde 80’ini kapsarken, bu kapsam 1993 yılında yüzde 6,6’ya düştü. Bu dönemde yalnızca ordu mensuplarının, devlet memurlarının ve öğrencilerin yararlandığı Ücretsiz Tıbbi Plan devlet tarafından desteklendi. Kırsal kesimde bir dönem DSÖ tarafından dünyaya “örnek” gösterilen “yalınayak hekimler” uygulamasına son verildi.
2000’li yıllara gelindiğinde nüfusun yüzde 50’sinin sağlık sorunları olduğunda hastanelere gidemediği, hekime gidebilenlerin yüzde 30’unun reçetesini alamadığı ve kırsal kesimde nüfusun yüzde 23,3’ünün sağlık harcamaları nedeniyle yoksul düştüğü bir Çin ortaya çıktı ve sağlıkçılara şiddet uygulanması vakaları artmaya başladı. Toplum içinde sağlık konusunda huzursuzluk artarken patlak veren 2002/3 SARS salgını, Çin yönetiminin sağlığın piyasaya bırakılamayacağını anlamasını sağladı ve bütün Çinlileri kapsamına almayı hedefleyen “sosyal sigorta” modeli benimsendi.
Son 20 yıl içinde emperyalist hiyerarşide hızlıca yükselen Çin kapitalizmi, yüz milyonlara ulaşan işçi sınıfını düzene bağlamak için bazı önlemler almak zorundaydı. Giderek daha fazla sosyal güvenlik ve sağlık konusunda adımlar atmaya başladı. Ayrıca SARS gibi beklenmedik bir salgının “üretici güçler” ve dolayısıyla “üretim” üzerindeki olumsuz etkileri, Çin yönetimini “sağlıklı emek-gücü” potansiyelini koruyacak tedbirler almaya itmiştir.
2000’li yıllarda Çin yönetiminin sağlık politikalarındaki köklü değişiklikleri sonucu ülkede çok katmanlı bir sağlık sigortası sistemi ortaya çıktı: Kent Emekçileri Temel Tıbbi Sigorta (KETTS) ve Yeni Kooperatif Tıbbi Plan (YKTP) ile bu sigortaların kapsamına girmeyenler için Kentsel Temel Tıbbi Sigorta ve Kritik Hastalık Sigortası oluşturuldu. Ayrıca aslında KETTS ve YKTS kapsamında olup prim ödeyemeyenler için Tıbbi Mali Yardım Sistemi (TMYS) örgütlendi.
Bu süreçte 2011 yılında sigortalar nüfusun yüzde 95,7’sini kapsamayı başarırken, sağlık harcamaları içinde devletin payı 2012 yılında yüzde 56’ya ulaştı. Sağlıkta eşitsizlikler devam etse de, 1980 – 2000 döneminin yıkıcı etkileri giderilmeye başlandı ve ülkede güçlü bir halk sağlığı sistemi kuruldu.41 Diğer bir deyişle Çin’de yeni koronavirüs salgınını, Çin egemen sınıfının 2000’li yıllarda benimsemeye başladığı sosyal politikalar yaklaşımı yendi.
5. Koronavirüs Pandemisi Ve Türkiye: Yapılanlar, Eksik Ve Geç Önlemler, Hiç Alınmayan Önlemler
DSÖ Avrupa bölgesinden ilk vakayı 25 Şubat 2020’de Fransa’dan duyurdu. Ama Türkiye’yi salgın konusunda alarm durumuna geçiren gelişme İran ve İtalya’da vaka görülmesi oldu.
İtalya’da ilk vakalar 1 Şubat 2020’de duyuruldu. Bunlar Çin’i ziyaret etmiş kişilerdi. Vaka sayısı 22 Şubat’ta birden 9’a, yükseldi. 23 Şubat’ta 76’ya fırladı, 29 Şubat’ta 900’ü buldu, 1 Mart’ta ise 1.128 oldu. Şubat sonunda Yunanistan’da da vaka çıkmıştı.
Doğu komşumuz İran’dan ilk bildirim ise 20 Şubat tarihinde yapıldı.
Ülkemizde ilk vakanın saptanması 11 Mart tarihinde Sağlık Bakanı tarafından açıklandı. Bu bildirim 12 Mart tarihinde DSÖ’nün sitesine yansıdı. Sayı 19 Mart’ta 191 oldu.
Salgının Avrupa’da yayılması, İtalya’da vaka ve ölüm sayılarının neredeyse logaritmik bir hızla artış göstermesi Türkiye’de hükümetin harekete geçmesini sağladı.
28 Ocak’ta Bakanlık bünyesinde bir bilim kurulu ile bir operasyon merkezi oluşturuldu. DSÖ’nün sağlık çalışanlarına, değişik kurumlara ve halka yönelik olarak hazırladığı algoritmalar, eğitim materyalleri çevrildi.
Salgının dünyada hızla yayılmış ve pandemi halini almış olmasına rağmen Türkiye’de alınan önlemlerde kimi önemli eksikler mevcut, kimi önlemler ise hiç alınmadı.
5.1. Türkiye geç kaldı
Türkiye etkili önlemleri almak konusunda gecikti.
İlk vaka bildirim tarihi 20 Şubat olan İran’la kara ve demiryolu trafiği 23 Şubat’ta durduruldu. İran’la hava bağlantısı ise aynı tarihte tek taraflı olarak askıya alındı. İran Türkiye uçuşları devam etti.
Benzer durum İtalya ile de yaşandı. İtalya uçuşları ancak bu ülkedeki vaka sayısının neredeyse 1.000’e ulaştığı ve hastalığın neredeyse tüm Avrupa’ya yayılmış olduğu 29 Şubat’ta durduruldu.
Salgının Türkiye’yi etkileyeceği kesin iken hastalığa tanı konulacak referans laboratuar sayısı uzun süre 3 (Ankara, Erzurum, İstanbul) ile sınırlı kaldı. Bakanlık sayının artırılması konusunda ancak 13 Mart’ta karar alabildi. Aynı dönemde hastaların yatırılarak izole edileceği referans hastane sayısı da yalnızca 25’di. Bu sınırlılık vaka tanımlamayı neredeyse olanaksızlaştırdı.
Suudi Arabistan’dan ilk vaka bildirimi 2 Mart 2020’de olmasına rağmen umre nedeniyle bu ülkeye giden son kafilenin dönüşü 15 Mart tarihinde gerçekleşti. Üstelik Suudi Arabistan koronavirüs enfeksiyonu görülmesi nedeniyle 27 Şubat’ta umre ziyaretlerini iptal ettiğini duyurmuştu.
Umre ziyaretinden dönenler 14 gün süreyle KYK yurtlarında karantinaya alındılarsa da, sosyal medyaya yansıyan görüntüler karantinanın usulüne uygun şekilde uygulanmadığını, hatta karantinadaki bazı umrecilerin yakınları tarafından kaçırılarak evlerine götürüldüğünü ortaya koydu.
Salgın sırasında vatandaşların bir araya gelmekten olabildiğince uzak durmaları gerektiği yönünde açıklamalar ilk vaka ortaya çıktığı andan itibaren yapılıyor olmasına rağmen, bunu olanaklı kılacak önlemler geç alındı. Örneğin eğitim kurumları ancak 16 Mart gününden itibaren tatil edildi. Maçların seyircisiz oynanma kararı alındı ama maçlar iptal edilmedi. Barların kapatılmasına 15 Mart’ta karar verildi. 13 Mart Cuma günü bütün camilerde toplu olarak ibadet edildi. Halen ibadethaneler kapatılmış değil.
5.2. Türkiye gerekli bazı önlemleri almadı
Sağlık kurumlarında triyaj (öndeğerlendirme ve yönlendirme) uygulaması başlatılmadı. Aile sağlığı merkezleri ile hastanelere bütün hastaların girişi ortaktır, bütün hastalar ortak mekânlarda beklemektedir. Bu durum salgının yayılması bakımından büyük risk oluşturmaktadır. Yapılması gereken koronavirüs enfeksiyonu şüphesi bulunan hastaların sağlık kurumlarının girişinde ayrılarak, tanı ve tedavi işlemlerinin yürütüleceği ayrı birimlere yönlendirilmesidir (triyaj). Triyaj uygulaması sağlık kurumlarının bir salgın merkezi haline gelmemesi için bir an önce hayata geçirilmelidir.
Yine ülkemizin salgından etkileneceği bilindiği halde sağlık kurumlarına gerekli tıbbi malzeme tedariki zamanında yapılmadı. Örneğin aile sağlığı merkezlerinden ihtiyaç duydukları malzemeleri ilgili idari kurumlara bildirmeleri vakalar ortaya çıkmaya başladıktan sonra istendi.
Vatandaşlara toplu taşıma araçlarında, araya bir metre mesafe koymanın olanaklı olmadığı mekanlarda maske takmaları önerisinde bulunulmadı. Gerekli maske ihtiyacı karşılanmadı. Maske fiyatları kısa süre içinde eski düzeyinin 10 katına kadar ulaştı. Halkın sağlık hizmeti gereksiniminin devletçe karşılanması zorunluluğu salgın durumunda da görmezden gelinmiş oldu.
Alış veriş merkezleri, ibadethaneler kapatılmadı.
Numune alma algoritması, şüphelilere tanı koymayı olanaklı hale getirecek şekilde düzenlenmedi, şüpheli vaka kapsamı çok kısıtlı tutuldu. Sağlık Bakanlığı numune almaya temel oluşturan şüpheli vaka tanımı aslında DSÖ’nün tanımıdır.42 DSÖ’nün bu düzenlemesi ise 27 Şubat tarihini taşımaktadır. Sağlık Bakanlığı bu algoritmayı 11 Mart tarihli Covid-19 Rehberi (Bilim Kurulu Çalışması) ile ülkemize taşımıştır. Buna göre semptomların başlamasından önceki 14 gün içerisinde yurt dışında bulunma öyküsü veya yine aynı süre içinde doğrulanmış bir vaka ile yakın teması veya hastanede yatış gerekliliği bulunmayan hiçbir hastadan, pnömoni (zatürre) olduğu doğrulanmış olsa bile, koronavirüs tanısı için numune almak mümkün değildir.43 Bu kısıtlama vaka tanısı koymayı ve gereken izolasyon önlemlerini almayı neredeyse olanaksız hale getirmektedir. Ülkemizde vaka sayısının düşük olmasının en önemli nedenlerinden birisi budur. Aslında bu sorun DSÖ’nden kaynaklansa da, Türkiye’nin bu konuda DSÖ’nün algoritmasına harfiyen riayet etme zorunluluğu yoktur.
Sağlık Bakanlığı sürecin en başından beri elinde yeterli tanı kiti, yoğun bakım yatağı, antiviral ilaç olduğunu ve toplumun sıkıntıya düşmemesi gerektiğini bildirmesine rağmen bu konularda somut hiçbir açıklama yapmadı. Örneğin yeterli denilen tanı kiti sayısı, tanı konulmuş hastalara hizmet verecek sağlık personelinin kullanması gereken özel kıyafetlerin sayısı, erişkin yoğun bakım ve normal hastane yataklarının halen yüzde kaçının boş olduğu yönünde hiçbir somut bilgi vermedi. Bu “ketum” tutum toplumda ilave soru işaretleri doğurmaktan başka işe yaramamaktadır.
Öte yandan Sağlık Bakanlığı’nın farklı salgın senaryolarına göre normal hastane yatağı ve yoğun bakım yatağı ihtiyacına ilişkin kamuoyuna açıklamış bulunduğu projeksiyonları da yoktur.
6. Ekonomide Yeni Koronavirüs Tarafından Tetiklenen Çöküş
Yeni koronavirüs salgını sadece dünya halkları arasında bir dehşete yol açmadı, emperyalist sistemde bir ekonomik çöküşü de tetikledi.
Salgının ilk olarak çıktığı Wuhan kenti uluslararası bir endüstri merkeziydi. Çin’deki ucuz ve kuralsız çalıştırılan emek gücünü değerlendirmek için bu bölgeye büyük bir sermaye yığılması gerçekleşmişti. Salgın bu nedenle sadece Çin’i değil, emperyalist dünyanın tümünü etkiledi.
Bu bölgede uygulanan sıkı karantina nedeniyle üretim durdu, öyle ki uzaydan Çin üzerinde hava kirliliğinin azaldığı saptanabildi. Bu bölge sadece Çin’de değil, bütün dünyada ara ürün tedarikçisi olduğu için üretim süreçleri genel olarak aksadı.
Çin’in dünya petrolünün %20 kadarını tüketmesi ve genel olarak üretimin yavaşlaması nedeniyle petrole olan talep azaldı, petrol fiyatları ucuzlamaya başladı. OPEC lideri Suudi Arabistan ve başlıca petrol üreticilerinden Rusya, üretimi azaltma ve bu şekilde fiyatları yükseltme konusunda jeopolitik kaygılarla anlaşamayınca petrol fiyatları dramatik bir şekilde düştü. Salgından hemen önce ham petrolün varili 60 doların üzerindeyken 30 dolara kadar indi. Bu düşüş tek ürün ihracına bağlı ülkeler olan Suudi Arabistan, Rusya, İran, Venezuela, Cezayir gibi ülkelerin ekonomisine büyük bir yük bindirdi. Çünkü 30 dolar birim fiyatı maliyeti bile karşılamakta güçlük çekiyordu. Ayrıca son yıllarda kayagazı tekniğiyle başlıca bir petrol ihracatçısı durumuna gelen ABD’yi de olumsuz etkiledi.
Salgın Çin’den çıktı, dünyaya yayıldı ve iki ay içinde bir pandemi haline geldi. İtalya gibi bazı ülkelerde tam anlamıyla yaşam durdu. Günümüz kapitalizmini ayakta tutan başlıca tüketim alışkanlıkları dramatik bir şekilde değişti. İnsanlar turizme, spora, şehirlerarası yolculuklara para ayırmamaya başladılar. İlk olarak turizm ve havayolu şirketleri sarsıldı. Borsaların 2008 çöküşünden beri ilk kez bu kadar çok değer yitirmeye başladığı görüldü.
Emperyalist sistem zaten yapısal kriziyle bu yıl bir resesyona44 çok yakındı. Japonya, Almanya ve Güney Kore gibi sanayi ülkeleri resesyona girdiler. Bunu ABD’nin ve diğer kapitalist ülkelerin izlemesi bekleniyor.
Şekil1’deki dünyanın toplam büyüme oranını yıllara göre veren grafik konuyu anlamamızı kolaylaştıracaktır. Grafikte görüldüğü gibi kapitalizmin krizi devam etmekte ve dünya ancak %3-4 aralığında büyümektedir. Bu krizli süreç ise 2008’deki en belirgin olmak üzere zaman zaman çöküşlerle sonuçlanmaktadır. 2008 yılında mali sektörden başlayan çöküşün bütün dünyayı nasıl etkilediği biliniyor.
Şekil 1’deki grafik 2008’den sonra toparlanamayan ve %2-3 bandına çekilen büyüme oranının koronavirüs salgınıyla nasıl baş aşağı gitmeye başladığını gösteriyor. Muhtemelen 2008’den çok daha derin ve uzun süren bir çöküşle karşılaşacağız. Henüz mali sektör tüm boyutlarıyla çöküşe eşlik etmedi, ancak pandeminin sürmesi durumunda banka tekellerinde iflaslar beklenebilir.

Şekil 1: Dünya toplam büyüme oranlarının 1995 ve 2020 arasında değişimi görülüyor. 2020’ye gelindiğinde yeşil çizgi IMF’nin önceki tahminini ve kırmızı çizgi çöküşün nasıl başladığını gösteriyor.45
Şekil 2’deki grafik ise, dünya büyüme oranı sürecinin bir analizini ve Çin’in dünya büyümesindeki lider rolünü bize gösteriyor. Çin %6-7 arasındaki büyüme oranıyla dünyanın yükünü taşıyor. Örneğin, 2008 çöküşünde de ABD, Japonya ve Avrupa küçülürlerken Çin’in büyümesini sürdürdüğünü görüyoruz.
Buna karşılık Çin’in büyüme hızı zaten bir azalma eğilimi gösteriyordu, pandemiden sonra en iyi senaryoyla büyüme hızının %5’in altına ineceği söyleniyor. Bu emperyalist sistemin genel bir çöküş ile karşılaşacağı anlamına geliyor. Başka bir deyiş ile emperyalist sistem 2008 çöküşündeki tampondan yoksun kalacak.

Şekil 2: Bir önceki grafik (şekil 1) bu kez başlıca ülkelerin dünya büyümesine yaptıkları katkı açısından inceleniyor. Görüldüğü gibi 2008’de büyümeye devam eden Çin sonrasında dünya büyümesinin lokomotif ülkesi haline geliyor.46
Gerçi Çin’in kendi ülkesinde salgını çıktığı yerde izole ettiği ve hastalığın görülme hızını çok düşürdüğü söyleniyor. Ancak bu salgının uluslararası ilişkilerle tekrar tekrar Çin’e yayılmayacağı anlamına gelmiyor. Yeni koronavirüse karşı aşı geliştirilip bütün topluma uygulanana kadar pandeminin etkisini sürdürmesi beklenebilir.
Diğer yandan emperyalist merkezler jeopolitik rekabeti sürdürüyorlar. Örneğin, İran çok zor durumda olmasına rağmen, insani nedenlerle bile ABD ve AB İran’a yönelik ambargoları kaldırmadı. Venezuela’nın salgını göğüslemek için başvurduğu IMF kredisi siyasi nedenlerle geri çevrildi.
Öte yandan kendisi ABD emperyalizmi tarafından alçakça bir abluka altında tutulan sosyalist Küba ise yine elini bütün dünyaya uzatan tek ülke oldu. Hastalığın tedavisinde kullanılan interferon üretimini herkese yetecek kadar sağlayacağı sözünü verdi. Hiç kimsenin kabul etmediği ve içinde salgının çıktığı gemiyi hastaları tedavi etmek için ülkesine kabul etti.
Yaşanan çöküşün etkisi pandemi geçse bile dünyayı yıllarca etkilemeye devam edecektir. Eşitsiz gelişim yasasına bağlı olarak uluslar farklı şekillerde etkilenseler de emperyalizmin genel olarak zayıf düştüğü söylenebilir.
Bütün dünyada çöküşe bağlı olarak işsiz kalan, acı çeken, ailelerinden bireyleri kurban veren ve aç kalan emekçi yığınları da eskisi gibi davranmayacaktır. Çöküşe bağlı olarak düzenin bütün zaafları çok daha belirginleşmiştir.
DİPNOTLAR:
[1] Zhou, P. et al. Nature https://doi.org/10.1038/s41586-020-2012-7 (2020)
[2] https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3127101/
[3] https://www.sciencemag.org/news/2020/03/mutations-can-reveal-how-coronavirus-moves-they-re-easy-overinterpret
[4] https://academic.oup.com/cid/advance-article/doi/10.1093/cid/ciaa203/5780800
[5] https://academic.oup.com/nsr/advance-article/doi/10.1093/nsr/nwaa036/5775463?searchresult=1
[6] https://www.newscientist.com/article/2236544-coronavirus-are-there-two-strains-and-is-one-more-deadly/
[7] https://www.cell.com/cell-host-microbe/fulltext/S1931-3128(20)30166-9
[8] https://academic.oup.com/cid/advance-article/doi/10.1093/cid/ciaa248/5803306
[9] https://www.independent.co.uk/life-style/health-and-families/coronavirus-immunity-reinfection-get-covid-19-twice-sick-spread-relapse-a9400691.html
[10] https://www.todayonline.com/world/14-patients-who-recovered-covid-19-test-positive-again-guangdong-report
[11] Zhou, P. et al. A pneumonia outbreak associated with a new coronavirus of probable bat origin. Nature https://doi.org/10.1038/s41586-020-2012-7 (2020)
[12] Lu, R. et al. Genomic characterisation and epidemiology of 2019 novel coronavirus: implications for virus origins and receptor binding. Lancet https://doi.org/10.1016/S0140-6736(20)30251-8 (2020)
[13] Li, W. et al. The S proteins of human coronavirus NL63 and severe acute respiratory syndrome coronavirus bind overlapping regions of ACE2. Virology367, 367–374 (2007)
[14] Li, W. et al. Receptor and viral determinants of SARS-coronavirus adaptation to human ACE2. EMBO J. 24, 1634–1643 (2005)
[15] Cao, Y. et. Al. Comparative genetic analysis of the novel coronavirus (2019-nCoV/SARS-CoV-2) receptor ACE2 in different populations. Cell Discovery 6:11 (2020)
[16] https://www.nature.com/articles/d41586-020-00548-w
[17] Andersen, K.G., Rambaut, A., Lipkin, W.I. et al. The proximal origin of SARS-CoV-2. Nat Med (2020). https://doi.org/10.1038/s41591-020-0820-9
[18] https://wsava.org/wp-content/uploads/2020/03/COVID-19_WSAVA-Advisory-Document-Mar-16-2020.pdf
[19] https://www.avma.org/resources-tools/animal-health-and-welfare/covid-19
[20] https://www.hopkinsmedicine.org/health/conditions-and-diseases/coronavirus/coronavirus-disease-2019-vs-the-flu
[21] https://www.ncbi.nlm.nih.gov/books/NBK554776/#article-52171.s8
[22] https://hsgm.saglik.gov.tr/depo/birimler/Bulasici-hastaliklar-db/hastaliklar/2019_n_CoV/rehberler/COVID-19_RehberiV5-25Subat2020.pdf
[23] https://www.jstage.jst.go.jp/article/ddt/14/1/14_2020.01012/_article
[24] https://www.who.int/docs/default-source/coronaviruse/situation-reports/20200121-sitrep-1-2019-ncov.pdf?sfvrsn=20a99c10_4
[25] https://www.bbc.com/news/world-51318246
[26] https://www.who.int/docs/default-source/coronaviruse/situation-reports/20200131-sitrep-11-ncov.pdf?sfvrsn=de7c0f7_4
[27] https://www.who.int/docs/default-source/coronaviruse/situation-reports/20200124-sitrep-4-2019-ncov.pdf?sfvrsn=9272d086_8
[28] https://www.who.int/docs/default-source/coronaviruse/situation-reports/20200125-sitrep-5-2019-ncov.pdf?sfvrsn=429b143d_8
[29] https://www.theverge.com/2020/3/11/21156325/coronavirus-pandemic-who-declares-covid-19-outbreak-global-h1n1
[30] https://www.who.int/docs/default-source/coronaviruse/situation-reports/20200311-sitrep-51-covid-19.pdf?sfvrsn=1ba62e57_10
[31] https://www.theverge.com/2020/3/11/21156325/coronavirus-pandemic-who-declares-covid-19-outbreak-global-h1n1
[32] https://www.cdc.gov/csels/dsepd/ss1978/lesson1/section11.html
[33] https://www.cdc.gov/csels/dsepd/ss1978/lesson1/section11.html
[34] https://www.ncbi.nlm.nih.gov/books/NBK143061/#ch4.s1
[35] https://www.ncbi.nlm.nih.gov/books/NBK143061/#ch4.s1
[36] http://www.ttb.org.tr/h1n1/index.php?option=com_content&view=article&id=163%3Ahharmanci&catid=1%3Agenel&Itemid=53-
[37] http://www.ttb.org.tr/h1n1/index.php?option=com_content&view=article&id=163%3Ahharmanci&catid=1%3Agenel&Itemid=53-
[38] https://www.who.int/docs/default-source/coronaviruse/who-china-joint-mission-on-covid-19-final-report.pdf
[39] https://www.who.int/docs/default-source/coronaviruse/who-china-joint-mission-on-covid-19-final-report.pdf
[40] http://www.xinhuanet.com/english/2020-03/11/c_138866618.htm
[41] https://era.ed.ac.uk/bitstream/handle/1842/36152/Wu2019.pdf?sequence=1&isAllowed=y
[42] https://www.who.int/publications-detail/global-surveillance-for-human-infection-with-novel-coronavirus-(2019-ncov)
[43] https://hsgm.saglik.gov.tr/depo/birimler/Bulasici-hastaliklar-db/hastaliklar/2019_n_CoV/rehberler/COVID-19_RehberiV5-25Subat2020.pdf
[44] Bir ülkenin aylar boyunca GSYİH (gayri safi yurt içi hâsıla)’nin negatif gelmesi ile seyreden durum. Bu durumda ülke ekonomisi küçülmeye başlamış demektir.
[45] https://news.un.org/en/story/2020/03/1059011
[46] https://blogs.imf.org/2014/03/26/china-size-matters